眼见不一定为实
俗话说“眼见为实”,因为人类获取外界资讯,认识世界的过程中,视觉提供了最多的信息。人们大多相信看到的就是的确发生了的。但在医学领域,就不一定了。比如对腹主动脉瘤术后的内漏的认识。
所谓内漏指的是主动脉瘤腔内治疗术的一种独特并发症,根据漏血来源,分为4型,其中I型指人工血管两端贴壁不严的漏血,II型指动脉瘤区域分支返血;III型内漏是支架拼接部位的漏血,IV型内漏是人工血管编织缝隙的漏血。血管外科医生关注的是I型和II型内漏(图1)。
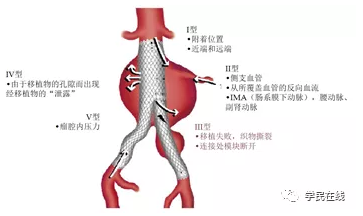
图1.腔内治疗后的内漏并发症
不像开刀手术,要切开动脉瘤,缝扎瘤体后壁的腰动脉和前壁的肠系膜下动脉,腔内治疗是用支架将人工血管固定在动脉瘤两端的正常血管,不结扎瘤体范围内的分支动脉,这些动脉会在腔内隔绝术后向瘤腔内返血。这种返血造成的内漏叫II型内漏,通常只能靠增强CT或超声才能明确诊断(图2)。但经常有一些患者在随访的CT影像中看不到明显的造影剂进入瘤腔,而i瘤体却在持续增大,甚至最终导致动脉瘤破裂。
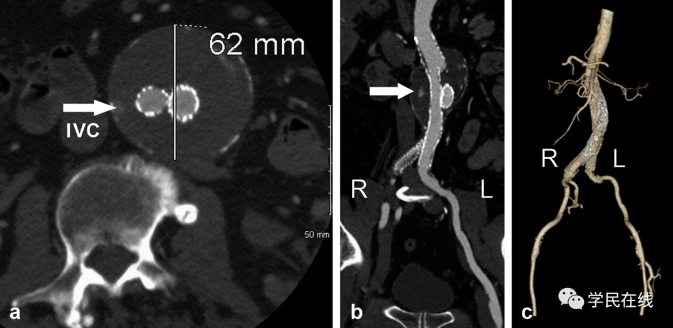
图2.增强CT可以看到造影剂进入瘤腔
2019年年底,我们曾经抢救一例腹主动脉瘤腔内隔绝术后再发破裂的患者。他在2018年6月发现有腹主动脉瘤,在外地做了腔内治疗,而且在术后3月做过随访,CT没看到有内漏,但瘤体没有缩小,到2019年10月突发腹痛休克时,复查CT,仍然没有看到内漏,但腹膜后的组织结构模糊,有渗出(图3)。病人表现为低血压,全身皮肤发花。这个患者我们紧急开腹手术,术中见到腰动脉往瘤腔内大量返流,经过积极抢救,患者最终痊愈出院了。但回过头来看,为什么术后随诊看不到内漏呢?
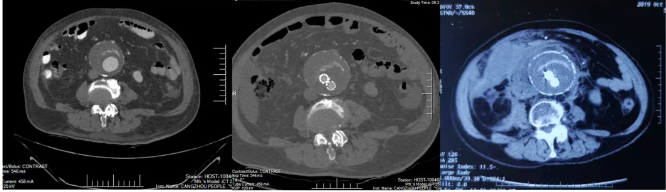
图3.术前CT,术后3月随访,破裂时的CT
这就涉及CT成像的原理,当造影剂以一定的浓度充斥一定的空间的时候,CT就能显示这部分空间的影像变亮,也就是我们所说的“增强”了。对于动脉瘤的CT成像,主要是看动脉期,而这一时期,造影剂主要沿动脉主干通道运行,内漏的血管跟动脉主干道不直接相通,所以造影剂要经过漫长的侧枝(就像小胡同)绕很远的路才能到达瘤腔。所以在动脉期看不到瘤腔内有造影剂进入,但瘤腔却在随诊过程中不见缩小,甚至在增大。
认识到动脉成像的局限,我们应当在腹主动脉瘤腔内治疗后的随诊中,更加重视延迟静脉成像的作用,通过延时成像,可以使II型内漏显示出来,此外,对于术后瘤腔不缩小的患者,应当警惕II型内漏的可能,除了延时CT造影,还可以通过超声造影发现分支返流的情况。
医生诊断就像是破案,要收集各种线索,对各种无法解释的现象不要轻易放过,尽管现代社会我们有了很多各种各样的先进的诊断手段,但在临床上还是叫做“辅助诊断”,真正的诊断是临床医生汇总各方面信息,经过缜密的临床思维,分析得出的。
相关视频
更多>>相关语音
更多>>李晋玉│主任医师 北京中医药大学东直门医院
2024-04-15 19:44:58 收听(3028)
万瑶│主管药师 布谷医生科普团队
2024-01-24 19:27:05 收听(3035)
万瑶│主管药师 布谷医生科普团队
2024-04-02 18:30:16 收听(3026)















