REBOA技术
急救血管内球囊阻断(resuscitativeendovascularballoonocclusion,REBOA)在创伤急救中的应用得到越来越多的重视,尤其是应对无法压迫止血的躯干部位的出血。
REBOA手术有5个基本步骤:动脉穿刺和鞘植入,球囊导管植入,充盈球囊,放松球囊和拔出血管鞘。在REBOA前,必须装备恰当的消毒设备。应有预包装可用,以便在紧急状况下紧急植入。
动脉通路的获得和鞘的植入——第一步是建立通路平台,由此植入主动脉阻断球囊导管。股总动脉最常使用。经肱动脉入路曾在一例创伤病例中提及,但可能更常用于腹主动脉瘤破裂。首先,如果有必要,消毒区域必须有足够的允许手术显露股总动脉及其分支的区域。可以使用三种动脉入路的方法中的一种:1.用针经皮入路(例如,5Fr穿刺套装)和导丝通过“Seldinger”技术穿刺(图1);2.手术切开;3.用导丝交换一个现有的动脉通路。如果能有超声引导下股动脉穿刺更好。如何进行股动脉穿刺定位参见《如何进行股动脉穿刺》。
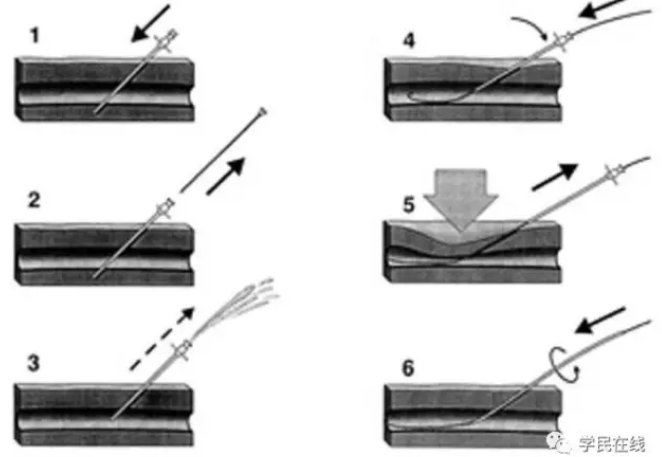
图1.Seldinger穿刺技术
一旦导丝逆行通过股总动脉进入髂外动脉,可以通过该导丝送入一个30到45厘米鞘建立的通路平台。用一个适合计划使用的球囊导管的鞘很重要,通常如果是使用CODA球囊(COOK)需要使用12F鞘,近年来有更细的球囊可以通过7F鞘植入(图2)。送入导丝或血管鞘要非常小心,如果遇到阻力要立即停下来。一旦成功植入脉鞘并确认到位,导丝和尖头扩张器可以移除。此时通过鞘管抽血应当很容易,否则要当心鞘管不在血管腔内或顶在血管壁上。鞘管要用0.9%肝素盐水(10单位肝素/ml盐水)冲洗。

图2.小截面积的阻断球囊,可以不用导丝植入
插入球囊导管——这部分操作有条件的可以在X线透视下进行,没有条件的也可以凭经验植入。首先一根长的“工作”导丝(如泥鳅加硬导丝)可以经鞘管植入并送入主动脉。一些术者更愿意用两步导丝交换植入加硬导丝(如,开始用J形导丝,换成Amplatz)。理想状态下,导丝应当在透视指引下送入,以确保其还在胸主动脉而不是进入内脏分支或主动脉弓,另一个选择是用血管内超声(如果有的话)来确认和定位导丝。如果所有这些都不能提供,有经验的介入学家可以用体表标记和导管标记。然后沿导丝送入球囊导管(如CODA,COOK医疗)到达预定位置(图3)。一定要注意病人体外的导丝的全程控制,一旦遇到阻力就停止送入导管。
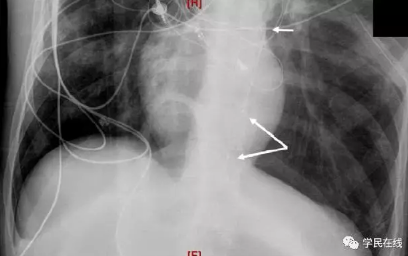
图3.X线胸片下可见阻断球囊的位置
充盈球囊导管——带水止的20毫升注射器抽满1:1混合的0.9%盐水和碘基造影剂混合液。注射器连接球囊侧口,最好在透视监控下充盈球囊。维持长鞘的位置刚好在球囊下方非常重要,以此提供支撑,避免充盈的球囊被血流冲向下方。球囊接触主动脉管壁,注射器感到阻力时即完成充盈。导丝应当留在球囊导管内,支撑导管避免球囊移位。
临床上确认球囊植入在主动脉而不是髂动脉,可以通过触摸对侧股动脉搏动消失来确认。此外左肱动脉搏动消失是对术者的警告,说明球囊可能放到了弓部远侧近端左锁骨下动脉处。一旦球囊导管位置满意,就固定在患者腿上。
鉴别和控制出血——如果球囊是在手术室外植入,导丝和充盈的球囊作为一个整体固定在病人的腿上转运。充盈用的注射器始终连接在球囊侧口上,水止在关的位置。转运过程中要小心注射器。下一步治疗要有创伤外科医生的参与。在所有病例,损伤控制复苏要持续,直到接受急诊外科手术或腔内手术控制出血。有报道在球囊阻断下做头部和/或躯体CT,但有延长缺血时间和延缓确切止血的风险。
抽空球囊——这一步必须在与麻醉团队沟通的情况下进行,理想情况下,已彻底止血、充分复苏、血流动力学指标正常。这是为了确保不会发生明显的出血和在抽空球囊后再灌注损伤引起反弹。
有时候临床有必要部分抽空球囊,用于确认出血灶或在阻断期间的临时灌注。如果需要这样做,必须和麻醉团队沟通,后者准备容量负荷和血管活性药以防球囊抽瘪后循环崩溃。一旦球囊完全抽空,谨慎维持导管位置,直到外科手术或腔内治疗完成。有需要紧急再次阻断。
撤出球囊导管和鞘——一旦球囊导管和鞘不再需要,他们应该被移除。球囊导管可以从鞘里拔出无需顾虑,但鞘的移除需要对动脉创口进行处理。这可以使用下列三种方法之一︰手术显露直接修复,使用闭合装置(如PercloseProGlide[雅培]如果在置鞘前放置更好),或如果鞘小于7Fr直接压迫。
预后——急救血管内球囊阻断(REBOA)的预后数据很少。在许多情况下,REBOA可能不会根本上改变预后,不论是病人的损伤可以通过常规技术处理或者是致命性的伤害,但也有一些病人可能改善生存。














